Het huidige zorgsysteem is niet duurzaam of houdbaar. Waardegedreven zorg kan daar verandering in brengen. Het gedachtegoed is door grote en kleinere zorgpartijen breed geadopteerd en vanuit de overheid is er het programma Uitkomstgerichte zorg. Een korte introductie.
In het programma Uitkomstgerichte zorg werkt het ministerie van Volksgezondheid, Welzijn en Sport (VWS) samen met zeven brancheorganisaties in de medisch-specialistische zorg. Dat gebeurt in vijf ontwikkellijnen: inzicht in uitkomsten, samen beslissen, uitkomstgericht organiseren en betalen, betere toegang tot relevante en actuele uitkomstinformatie en leren en verbeteren. Voor het programma, dat loopt van 2018 tot 2022, is 70 miljoen euro beschikbaar gesteld. Op het kennisplatform uitkomstgerichte zorg is meer informatie over het programma te vinden.
Uitkomstgericht of waardegedreven?
Hierboven wordt gesproken over zowel uitkomstgerichte als waardegedreven zorg. Hoewel de naam anders doet vermoeden, gaat uitkomstgerichte zorg over meer dan alleen uitkomsten. Kees Ahaus noemt de twee termen in de podcast Wat is uitkomstgerichte zorg en wat komt daarbij kijken? synoniemen.
Hij definieert waardegedreven zorg als een samenhangende benadering om te streven naar waarde voor patiënten, waar veel onder past. “Dat kan gaan om uitkomsten van zorg, om ervaringen met de zorg of om kwaliteit van leven.”
Dat begint volgens hem bij de patiënt belangrijk vindt, maar hij ziet in waardegedreven zorg ook een ‘energieke benadering waarin zorgprofessionals de lead nemen om hun zorgpad te verbeteren’. “Ik zie het ook als een benadering waarin zorgaanbieders in samenwerking met zorgverzekeraars op zoek gaan naar nieuwe bekostiging van zorg.”
Value Based Healthcare volgens Porter
Het gaat om waarde toevoegen voor de patiënt. Michael Porter en Elizabeth Teisberg hebben die waarde in hun beroemde boek Redefining Health Care in een formule gegoten.

Bron: Santeon
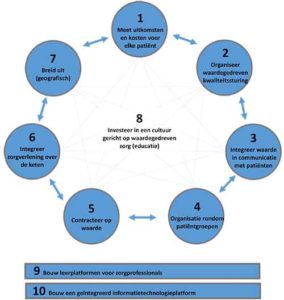
Om te komen tot Value Based Health Care hebben ze zes stappen benoemd: meten van uitkomsten en kosten voor elke patiënt, organiseren in Intgrated Pracitice Units (IPU’s), zorgverlening in de keten integreren, overstappen naar bundelbetalingen, geografisch uitbreiden en het bouwen van een geïntegreerd IT-platform.
Paul van der Nat, programmamanager waardegedreven zorg en senior onderzoeker in het St. Antonius ziekenhuis, heeft het model van Porter aangevuld: “Porter heeft de zorg goed geanalyseerd en met VBHC een duidelijke visie neergezet. Belangrijk daarin is zijn scherpe definitie van waarde. Strategisch kloppen zijn stappen, maar er missen mijns inziens een aantal facetten. Die heb ik toegevoegd. Denk hierbij bijvoorbeeld aan het integreren van waarde in communicatie met patiënten.
Uitkomsten meten
Aangepast of niet, de basis van waardegedreven zorg blijft de formule van Porter en Teisberg. De uitkomsten in die formule zijn een optelsom van de medische uitkomsten, afkomstig van de zorgverlener(s) en de uitkomsten die enkel de patiënt zelf kan bepalen.
Voor het meten van die uitkomsten worden Patient Reported Outcome Measures (PROMs) gebruikt. Naast de PROMs zijn er de PREMs (Patient Reported Experience Measures). Dit zijn vragenlijsten waarmee de ervaringen van de patiënt met de zorg worden gemeten. Marloes Zuidgeest, projectleider van het Linnean Initiatief: “PREMs zijn geen onderdeel van de oorspronkelijke formule van Porter. Wat mij betreft, en daarin ben ik niet de enige, zijn naast uitkomsten de ervaringen van belang. Het gaat dan om uitkomsten en ervaringen over de gehele zorgcyclus die de patiënt doorloopt. En dat is iets relatief nieuws: eerder lag de focus veel meer op de medisch-specialistische zorg.”
Betaalbare zorg
Waar we aan de bovenkant van de breuk van Porters formule de uitkomsten vinden, staan aan de onderkant van de breuk de kosten. Ontwikkelingen als vergrijzing maken de zorg op termijn onbetaalbaar. De kosten moeten dus omlaag. Dat betekent in de praktijk dat er kritisch gekeken moet worden naar twee zaken: kosten en bekostiging.
Op dit moment wordt er in de zorg gewerkt met kostprijzen voor activiteiten of producten, maar de vraag is of die kostprijzen de lading dekken, zegt Jan Hazelzet, prof. em. waardegedreven zorg. “Een alternatief, waarnaar onder andere het Erasmus MC en de Erasmus universiteit onderzoek doen, is time driven activity based costing. Die methode focust op de tijd die bijvoorbeeld een zorgverlener of baliemedewerker aan een patiënt besteedt.”
Op het gebied van bekostiging spelen zorgverzekeraars een grote rol, zegt Van der Nat: “Zorginstellingen willen betaald worden voor de waarde die ze leveren. Dat lukt alleen als zorgverzekeraars het stelsel van bekostiging veranderen. Daarom moeten we als ziekenhuizen samen optrekken. Verzekeraars zijn terughoudend om het bekostigingssysteem ingrijpend te veranderen en gaan contractering niet alleen voor een individueel ziekenhuis op een andere manier vormgeven. Het programma Uitkomstgerichte zorg is heel waardevol om alle centra mee te krijgen en samen te laten optrekken. In een recent advies roept de NZa partijen op toe te werken naar een situatie waarin alternatieve contractvormen gericht op het maximaliseren van waarde de norm zijn. Daar zijn we nog lang niet, maar als heel Nederland met die transitie bezig is, kan het slagen.”
Bundelbekostiging kan een manier zijn om uitkomstgericht betalen in het huidige zorgsysteem te stimuleren, door zorgaanbieders per patiënt een vast bedrag te betalen voor alle zorgactiviteiten voor een bepaalde aandoening. Er zijn in Nederland al verschillende initiatieven op het gebied van bundelbekostiging gaande.
Samen beslissen
Een van de randvoorwaarden om waardegedreven zorg te laten slagen is samen beslissen: het proces waarin de patiënt in samenspraak met de zorgverlener keuzes maakt over de best passende behandeling. Hoewel ontbrekend in de theorie van Porter, is samen beslissen in Nederland onlosmakelijk verbonden met waardegedreven zorg. In het programma Uitkomstgerichte zorg is het stimuleren van samen beslissen een van de ontwikkellijnen. Op 6 september gaat de campagne ‘Hallo dokter, hallo patiënt’ van start, waarin de bewustwording van samen beslissen centraal staat.
Continu leren en verbeteren
Samenwerking tussen partijen en het continu leren en verbeteren op basis van data zijn andere randvoorwaarden voor waadegedreven zorg. Die samenwerking zit van oorsprong niet zo in het zorglandschap, maar het gebeurt steeds vaker, ziet Hazelzet. “Partijen werken apart van elkaar, deels omdat ze het niet van elkaar weten, deels omdat ze al een bepaalde weg zijn ingeslagen en niet zo makkelijk van koers veranderen. Als er regels gesteld worden aan IT-systemen in zorginstellingen, bevorderen we samenwerking en het onderling uitwisselen van data. Daar moet regie op komen, want anders haken partijen wegens tijdgebrek af. Die regie ligt bij VWS of een partij die namens VWS mandaat krijgt.”
Linnean initiatief
Een partij die samenwerking in initiatieven stimuleert, is het Linnean Initiatief. Dit is een netwerk dat de implementatie van waardegedreven zorg in Nederland wil versnellen. Dat doen ze onder meer in de vorm van bijeenkomsten, werkgroepen en een platform waarop mensen met elkaar in gesprek kunnen gaan. Niet opnieuw het wiel willen uitvinden, is een veelgehoorde uitdrukking onder mensen die met waardegedreven zorg aan de slag gaan.
Linnean wil individuen en partijen verbinden zodat zij hun kennis gezamenlijk kunnen inzetten. Binnen Linnean kunnen geïnteresseerden kennis brengen, halen en creëren. Projectleider Marloes Zuidgeest. “Bijvoorbeeld om samen een product maken, zoals het PREM-zakboekje, een pakketje van dertig veelgestelde vragen over PREMs. Dit is een mooi product voor starters in de waardegedreven zorg. Dat doet Linnean ook: starters en experts samenbrengen. Die uitwisseling is mooi om te zien en belangrijk.”
Gepersonaliseerde zorg
Samenwerking tussen partijen stimuleert onderzoek en het verbeteren van processen op basis van groepsdata. Maar door de focus op uitkomsten voor de patiënt lopen we het risico dat we niet meer naar het individu kijken, zegt Hazelzet. “In de afgelopen jaren hebben we veel evidence based gewerkt. Dat heeft een hoop goeds gebracht, maar studies gaan over gemiddelden. Die zijn er in de zorg niet, want we zijn individuen: ‘dé patiënt’ bestaat niet. Gepersonaliseerde zorg is voor mij een logisch gevolg van het streven naar uitkomsten die voor patiënten van belang zijn. Namelijk de uitkomsten van de persoon die je als zorgverlener tegenover je hebt zitten, de persoonlijke keuzes, waarden en omstandigheden die bepalen hoe we ergens mee omgaan.”
Hazelzet is mede-oprichter van het Genootschap Gepersonaliseerde Zorg en co-auteur van het boek Gepersonaliseerde medische zorg. “Hierin komen veertien goede voorbeelden van gepersonaliseerde zorg in Nederland aan bod. Zo hebben ze In het UMCG een spreekuur ingericht dat nadrukkelijk bedoeld is voor de oudere persoon met kanker. In dat gesprek ligt de focus op een goede beslissing voor de individuele patiënt: Wat is van belang voor iemand van 75 met uitgezaaide darmkanker? Moet je die patiënt per se door een protocol halen, of kijk je naar de persoon die misschien zegt: ‘geef mij nog drie jaar waarin ik mijn eigen leven kan leiden’. Dat soort gesprekken worden in het UMCG heel goed voorbereid en multidisciplinair aangepakt.”
Nederland voorloper met waardegedreven zorg
Internationaal behoort Nederland tot de koplopers van de waardegedreven zorg. Verschillende grote partijen, zoals Santeon, Erasmus MC, Amsterdam UMC, Samenwerkende Algemene Ziekenhuizen, Leids Universitair Medisch Centrum, maar ook kleinere partijen organiseren ambitieuze projecten waarin (samen) gewerkt en geleerd wordt.
Het programma Uitkomstgerichte zorg is er daar een van, net als de Juiste zorg op de juiste plek. De zorg waardegedreven inrichten is tevens een van de principes in het advies Passende zorg, dat het Zorginstituut Nederland en de Nederlandse Zorgautoriteit (NZa) eind 2020 uitbrachten. Met deze initiatieven komt een beter zorgsysteem, waarin de patiënt voorop staat, stap voor stap binnen handbereik.













