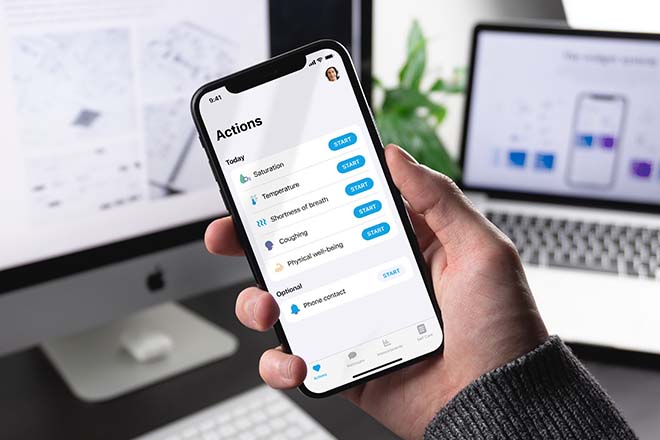
Thuis monitoren van corona patiënten. De raad van bestuur van het Albert Schweitzer Ziekenhuis (ASZ) besluit er vol op in te zetten als in november 2020 de covid-unit vol ligt en de Spoedeisende Hulp tijdelijk de deuren moet sluiten.
Door Hugo van der Wedden
Longarts Wouter Blox, verpleegkundig specialist Netty de Graaf en projectmanager Nelleke Plaisier dragen het project. In de hoogtijdagen van de tweede golf heeft het ASZ gemiddeld 25 tot 30 covid-patiënten met een ziekenhuisindicatie actief in de thuismonitoring. Een complete afdeling dus, maar dan in de thuissituatie. De ervaringen en de geleerde lessen.
1. Bouw verder op ervaring van andere ziekenhuizen
“Iedereen roept al jaren dat telebegeleiding de toekomst is”, vertelt Blox. “Maar er was altijd een drempel. Kunnen patiënten het wel? En voegt het echt wat toe? Inmiddels weten we het antwoord, maar daar was wel een crisis voor nodig. Toen we groen licht kregen van het bestuur hebben we een klein maar deskundig team samengesteld. We zijn meteen aan de slag gegaan. Iedereen zag de noodzaak in. De keuze was helder. Of we gaan patiënten op afstand begeleiden, of we sluiten opnieuw de SEH.”
Netty de Graaf: “We kregen alle ruimte om het zorgpad zelf in te richten en voelden veel vertrouwen. Eerst zijn we te rade gegaan bij collega’s die al ervaring hadden. Het Jeroen Bosch ziekenhuis, het Maasstad en het St. Antonius begeleidden immers al coronapatiënten thuis met hulp van Luscii. We keken mee met hun zorgpaden en verdiepten ons in de bestaande protocollen. Na wat aanpassingen op onze lokale situatie zijn we gewoon gestart.”
Nelleke Plaisier heeft als projectleider een relatief kleine rol tijdens de initiatiefase. “Iedereen voelde de urgentie. De betrokken artsen en verpleegkundig specialisten waren echt intrinsiek gemotiveerd. Ze hebben hier veel tijd in geïnvesteerd. Ik probeerde wel dingen bij hen weg te houden. De risico-inventarisatie is bijvoorbeeld uitgevoerd door een deskundige kwaliteitsmedewerker. En het regelen van saturatiemeters werd een verantwoordelijkheid van de klinische fysiologie. Zo kon het projectteam zich echt focussen op de kerntaak. Ook hebben we vanaf het begin geprobeerd de eerste lijn te betrekken. Omdat dit een langere doorlooptijd vraagt, hebben we besloten te starten met de klinische patiënten die onder regie van het ziekenhuis naar huis gingen.”
2. Wees altijd bereikbaar voor je patiënten
Tien dagen na het tekenen van het contract verlaat de eerste covid-patiënt het ziekenhuis met de Luscii app op zijn smartphone. En al snel volgen er meer. De begeleiding komt in handen van de verpleegkundig specialisten van long- en interne geneeskunde. “Het verliep meteen goed”, aldus De Graaf. “Dat kwam ook omdat we heel duidelijke afspraken hadden gemaakt met de longartsen en de internisten. Covid-patiënten zijn een kwetsbare groep en er komt nogal wat bij kijken. Glucose meten in verband met dexamethason gebruik, zuurstof thuis.”
Mensen mogen alleen naar huis als ze stabiel zijn, de app goed begrijpen en er een mantelzorger in de buurt is. Eenmaal thuis is er direct contact met het ziekenhuis. “We zijn zeven dagen in de week laagdrempelig bereikbaar. Patiënten voelen zich echt veilig. Als iemand een saturatiedaling doormaakt, hang ik meteen aan de telefoon. Daar zijn patiënten wel eens verbaasd over, dat ik daar via de app meteen van op de hoogte ben.”
Ook Blox is blij met de voortvarende start. “Als het bij de eerste patiënten goed gaat, is iedereen om. Dat scheelt enorm. We wisten natuurlijk dat het veilig kon gezien de ervaringen van andere ziekenhuizen. Maar voor de zekerheid was ik de eerste weken extra laagdrempelig bereikbaar. En sowieso veel op de afdeling aanwezig. Achteraf gezien is het een goede keuze geweest om de begeleiding bij verpleegkundig specialisten neer te leggen. Ze zijn deskundig, kunnen snel schakelen en zelfstandig beslissingen nemen.”
3. Maak thuismonitoring onderdeel van klinisch zorgpad
Het aantal patiënten dat vervroegd met ontslag gaat, neemt snel toe. Vijf verpleegkundig specialisten doen de begeleiding op afstand en verdelen de diensten onderling. Voor de avond en de nacht worden afspraken gemaakt met de huisartsenpost en de ambulancedienst. Deels valt het succes toe te schrijven aan het vertrouwen dat zorgprofessionals en patiënten hebben in het platform.
Deels speelt de inrichting van het zorgpad volgens De Graaf een rol. “Bij iedere opgenomen patiënt kwam in het elektronisch patiëntendossier dagelijks de vraag aan de orde: thuismonitoring ja/nee. En zelf sloot ik aan bij het MDO. Als er dan mensen met ontslag konden, had ik dat binnen vier uur geregeld, inclusief zuurstof thuis. Dat is ongekend snel voor het ziekenhuis. Collega’s zijn gewend soms dagen te moeten wachten op thuiszorg of een revalidatieplek.”
4. Hou je aan de selectiecriteria
Ondanks het succes en de torenhoge patiënttevredenheid zijn er ook lessen. Zo wordt vrij snel fragmin (antistolling) standaard toegevoegd aan de behandeling omdat er soms ook thuis trombose optreedt. De huisartsenrichtlijn blijkt toch niet helemaal te voldoen. En soms wordt iemand heropgenomen omdat het thuis toch niet lukt met de app of glucosemeter. Blox: “We hadden strenge selectiecriteria, maar soms glipte iemand er doorheen. Dan waren we net iets te enthousiast. Daar schuilt een belangrijke les in. Bij twijfel niet doen.”
5. Werk samen met de eerste lijn
In december 2020 worden belangrijke vervolgstappen genomen als het gaat om thuismonitoring. De eerste patiënten met hartfalen, copd, en hypertensie stromen hun digitale zorgpad in, wat een verbreding betekent van acute naar chronische zorg. De begeleiding van deze groep komt in handen van gespecialiseerde verpleegkundigen op de polikliniek.
Opvallender wellicht is dat nu ook covid-patiënten direct vanaf de spoedeisende hulp met zuurstof naar huis gaan. Blox: “Patiënten die we uit het ziekenhuis vervroegd ontsloegen, hadden het ergste vaak al achter de rug. Terwijl de patiënten die we op de spoedeisende hulp zagen, wellicht nog verder zouden verslechteren. Dat vereiste een zeer goede inschatting.”
Dat ontslag via de spoedeisende hulp een succes is gebleken, ligt volgens Netty de Graaf wederom aan het zorgpad. “Dat hebben we zo ingericht dat we al heel vroeg signaleerden als het niet goed ging. En we maakten gebruik van longverpleegkundigen in de wijk. Samen met de artsen zitten we in een beveiligde Siilo app groep, waarin we op casusniveau kennis uitwisselden. Ging het minder goed met iemand? Dan stond de longverpleegkundige al snel op de stoep om de situatie te beoordelen. Soms bleek het dan toch nodig om iemand op te nemen.”
6. Borg nieuw opgedane kennis en ervaring in je organisatie
De thuismonitoring van covid-19 patiënten gaat niet vanzelf. “Het was hard werken”, aldus De Graaf aan. “We hadden er echt een dagtaak aan. Zeven dagen in de week werkten we met vijf verpleegkundig specialisten, maar dat betekende ook dat ander werk bleef liggen. We hebben toen een aantal medisch specialisten en huisartsen ingeschakeld die met pensioen waren. Zij hebben het monitoren van ons overgenomen en dat werkte prima.”
Plaisier: “We waren op het punt aanbeland dat de thuismonitoring de meer traditionele zorg in de weg ging zitten. We hebben een goede basis gelegd en veel ervaring opgedaan in een korte periode, maar nu is het tijd voor meer structurele oplossingen, dat ziet onze raad van bestuur ook.”
Ook hier wordt gekeken naar andere ziekenhuizen. “Het Jeroen Bosch ziekenhuis heeft de monitoring van patiënten centraal geregeld en is een belangrijk voorbeeld voor het ASZ. Ze zijn dus verder dan wij”, vervolgt Plaisier. “We kunnen veel van hen leren. Hierbij moeten we goed kijken naar wat past bij de Albert Schweitzer situatie en onze volumes aan patiënten. Het samenbrengen van kennis en ervaring is belangrijk. De thuismonitoring van chronisch en acute patiënten zijn nu nog te veel eilandjes, al is er wel een gezamenlijke evaluatie geweest. Hoe dan ook blijft thuismonitoring een topprioriteit van ons ziekenhuis.”
7. Behoud het momentum
Aan De Graaf zal het niet liggen. “Ik hoop echt dat iedereen wakker is en de mogelijkheden ziet”, benadrukt ze. “We hebben een volwaardige afdeling vol complexe patiënten buiten het ziekenhuis begeleid. Dat kan voor veel meer ziektebeelden. Bij de meeste klinische opnamen kunnen er volgens mij zo twee opnamedagen af. Denk aan cardiologie of chirurgie. Als je nu op vrijdag met ontslag gaat, is er in het weekend weinig om op terug te vallen. Met thuismonitoring kun je vroegtijdig ingrijpen en heropnames voorkomen. Ook denk ik dat patiënten thuis sneller herstellen. Sowieso kunnen we na de corona pandemie mensen met influenza of een longontsteking thuis monitoren. Daarvoor zijn slechts enkele aanpassingen nodig in de app.”
Blox is het daarmee eens. “Thuismonitoring is de toekomst. We moeten daarom dit momentum vasthouden. Ook na corona houden we capaciteitsproblemen door vergrijzing en ontgroening. We moeten nu doorpakken. Iedereen verwacht dat ook van ons: zorgverzekeraars, maar ook patiënten. Het traditionele ziekenhuis zoals we dat kennen is niet meer van deze tijd.”
Op dit moment is de thuismonitoring van corona-patiënten niet nodig. Maar mocht het aantal patiënten weer oplopen, dan staat het ziekenhuis klaar om er weer mee te starten. Ook de gepensioneerde specialisten en huisartsen staan klaar om indien nodig weer aan het werk te gaan.
Terwijl het ziekenhuis bezig is de opgedane ervaring te borgen in de organisatie werkt Plaisier hard om alle stakeholders aan te sluiten bij de innovatieve ontwikkelingen en de toekomstvisie van het ziekenhuis. “De meeste artsen zijn al vrij ver in hun denken over de juiste zorg op de juiste plek. Verpleegkundigen hebben nog minder feeling met deze beleidsdoelen. Het is aan ons daar iets aan te doen. Daarom hebben we samen met de Verpleegkundige Adviesraad een workshop gepland voor verpleegkundigen die bedoeld is om kennis te delen over juiste zorg op de juiste plek, waarvan thuismonitoring een goed voorbeeld is. Welke mogelijkheden zien verpleegkundigen in hun eigen werkomgeving? Hoe breder innovatie leeft in de organisatie, hoe groter de kans dat we het momentum vasthouden.”
Hugo van der Wedden is als verpleegkundige en medisch socioloog werkzaam voor Luscii.